El concepte conegut avui com a PRP va aparèixer per primera vegada en el camp de l'hematologia als anys 70.Els hematòlegs van encunyar el terme PRP fa dècades en un intent de descriure el plasma obtingut a partir del recompte de plaquetes per sobre dels valors basals en sang perifèrica.Més d'una dècada després, el PRP es va utilitzar en cirurgia maxil·lofacial com una forma de fibrina rica en plaquetes (PRF).El contingut de fibrina en aquest derivat del PRP és de gran valor per les seves propietats adhesives i homeostàtiques, mentre que el PRP té propietats antiinflamatòries persistents i estimula la proliferació cel·lular.Finalment, cap a la dècada de 1990, el PRP es va popularitzar i, finalment, la tecnologia es va transferir a altres camps mèdics.Des de llavors, aquesta biologia positiva ha estat àmpliament estudiada i aplicada per tractar diverses lesions musculoesquelètics en esportistes professionals, contribuint encara més a la seva atenció mediàtica generalitzada.A més de ser eficaç en ortopèdia i medicina esportiva, el PRP s'utilitza en oftalmologia, ginecologia, urologia i cardiologia, pediatria i cirurgia plàstica.En els últims anys, el PRP també ha estat elogiat pels dermatòlegs pel seu potencial per tractar les úlceres de la pell, la revisió de cicatrius, la regeneració de teixits, el rejoveniment de la pell i fins i tot la caiguda del cabell.
Tenint en compte el fet que se sap que el PRP manipula directament els processos de curació i inflamatoris, cal introduir la cascada de curació com a referència.El procés de curació es divideix en les quatre etapes següents: hemostàsia;inflamació;proliferació cel·lular i matricial, i finalment remodelació de la ferida.
1. Cicatrització de teixits
S'activa una cascada de cicatrització de teixits, un procés que condueix a l'agregació de plaquetes, formació de coàguls i desenvolupament d'una matriu extracel·lular temporal (ECM. Les plaquetes s'adhereixen llavors al col·lagen exposat i a les proteïnes ECM, provocant la presència de grànuls α en l'alliberament de Molècules bioactives. Les plaquetes contenen una varietat de molècules bioactives, incloent factors de creixement, quimiocines i citocines, així com mediadors proinflamatoris com prostaglandines, ciclina prostàtica, histamina, tromboxà, serotonina i bradicinina.
L'etapa final del procés de cicatrització depèn de la remodelació de la ferida.La remodelació dels teixits està estrictament regulada per establir un equilibri entre les respostes anabòliques i catabòliques.Durant aquesta fase, el factor de creixement derivat de plaquetes (PDGF), el factor de creixement transformant (TGF-β) i la fibronectina estimulen la proliferació i migració de fibroblasts, així com la síntesi de components de l'ECM.Tanmateix, el moment de la maduració de la ferida depèn en gran mesura de la gravetat de la ferida, les característiques individuals i la capacitat de curació específica del teixit lesionat, i certs factors fisiopatològics i metabòlics poden afectar el procés de curació, com ara la isquèmia dels teixits, la hipòxia, la infecció. , Desequilibris del factor de creixement, i fins i tot malalties relacionades amb la síndrome metabòlica.
Un microambient proinflamatori que interfereix amb el procés de curació.Per complicar les coses, també hi ha una alta activitat proteasa que inhibeix l'acció natural del factor de creixement (GF).A més de tenir propietats mitogèniques, angiogèniques i quimiotàctiques, el PRP també és una font rica de molts factors de creixement, biomolècules que poden contrarestar els efectes nocius en els teixits inflamats mitjançant el control de la inflamació exacerbada i l'establiment d'estímuls anabòlics.Tenint en compte aquestes propietats, els investigadors poden trobar un gran potencial per tractar una varietat de lesions complexes.
2. Citocina
Les citocines del PRP tenen un paper clau en la manipulació dels processos de reparació dels teixits i la regulació del dany inflamatori.Les citocines antiinflamatòries són un ampli espectre de molècules bioquímiques que medien les respostes de citocines proinflamatòries, principalment induïdes per macròfags activats.Les citocines antiinflamatòries interaccionen amb inhibidors de citocines específics i receptors de citocines solubles per modular la inflamació.Els antagonistes del receptor d'interleucina (IL)-1, IL-4, IL-10, IL-11 i IL-13 es classifiquen com les principals citocines antiinflamatòries.Segons el tipus de ferida, algunes citocines, com l'interferó, el factor inhibidor de la leucèmia, el TGF-β i la IL-6, poden presentar efectes pro o antiinflamatoris.TNF-α, IL1 i IL-18 tenen certs receptors de citocines que poden inhibir els efectes proinflamatoris d'altres proteïnes [37].IL-10 és una de les citocines antiinflamatòries més potents, pot regular a la baixa les citocines proinflamatòries com IL-1, IL-6 i TNF-α, i augmentar les citocines antiinflamatòries.Aquests mecanismes de contraregulació tenen un paper crític en la producció i funció de citocines proinflamatòries.A més, certes citocines poden desencadenar respostes de senyalització específiques que estimulen els fibroblasts, que són crítics per a la reparació dels teixits.Les citocines inflamatòries TGFβ1, IL-1β, IL-6, IL-13 i IL-33 estimulen els fibroblasts per diferenciar-se en miofibroblasts i millorar l'ECM [38].Al seu torn, els fibroblasts segreguen citocines TGF-β, IL-1β, IL-33, CXC i quimiocines CC, que promouen respostes proinflamatòries mitjançant l'activació i el reclutament de cèl·lules immunitàries com els macròfags.Aquestes cèl·lules inflamatòries tenen múltiples funcions al lloc de la ferida, principalment afavorint l'eliminació de la ferida, així com la biosíntesi de quimiocines, metabòlits i factors de creixement, que són essencials per a la remodelació de teixit nou.Així, les citocines presents al PRP tenen un paper important en l'estimulació de les respostes immunes mediades pel tipus cel·lular, impulsant la resolució de la fase inflamatòria.De fet, alguns investigadors han anomenat aquest procés "inflamació regenerativa", cosa que suggereix que la fase inflamatòria, malgrat la inquietud del pacient, és un pas crític necessari perquè el procés de reparació dels teixits arribi a una conclusió exitosa, atesos els mecanismes epigenètics pels quals els senyals inflamatoris promouen la cèl·lula. plasticitat.
3. Fibrina
Les plaquetes porten diversos factors relacionats amb el sistema fibrinolític que poden regular a l'alça o a la baixa la resposta fibrinolítica.La relació temporal i la contribució relativa dels components hematològics i la funció plaquetària en la degradació del coàgul segueix sent un tema digne d'una àmplia discussió a la comunitat.La literatura presenta molts estudis centrats només en les plaquetes, que són conegudes per la seva capacitat per influir en el procés de curació.Malgrat els nombrosos estudis destacats, també s'ha trobat que altres components hematològics, com els factors de coagulació i el sistema fibrinolític, fan contribucions importants a la reparació eficaç de la ferida.Per definició, la fibrinòlisi és un procés biològic complex que es basa en l'activació de determinats enzims per facilitar la degradació de la fibrina.La resposta fibrinolítica ha estat suggerida per altres autors que els productes de degradació de la fibrina (fdp) poden ser realment agents moleculars responsables d'estimular la reparació dels teixits, una seqüència d'esdeveniments biològics importants abans de la deposició de fibrina i l'eliminació de l'angiogènesi, que és necessària per a la cicatrització de ferides.La formació d'un coàgul després de la lesió actua com una capa protectora que protegeix el teixit de la pèrdua de sang, la invasió d'agents microbians i també proporciona una matriu temporal a través de la qual les cèl·lules poden migrar durant la reparació.El coàgul es deu a la divisió del fibrinogen per serina proteases i les plaquetes s'agreguen a la xarxa fibrosa de fibrina reticulada.Aquesta reacció inicia la polimerització dels monòmers de fibrina, el principal esdeveniment en la formació de coàguls sanguinis.Els coàguls també poden actuar com a reservoris de citocines i factors de creixement, que s'alliberen després de la desgranulació de les plaquetes activades.El sistema fibrinolític està estretament regulat per la plasmina i té un paper clau en la promoció de la migració cel·lular, la biodisponibilitat del factor de creixement i la regulació d'altres sistemes de proteases implicats en la inflamació i regeneració dels teixits.Se sap que els components clau de la fibrinòlisi, com el receptor de l'activador del plasminogen de la uroquinasa (uPAR) i l'inhibidor de l'activador del plasminogen-1 (PAI-1) s'expressen en cèl·lules mare mesenquimals (MSC), un tipus de cèl·lules especialitzades necessaris per a la cicatrització de ferides amb èxit.
4. Migració cel·lular
L'activació del plasminogen mitjançant l'associació uPA-uPAR és un procés que promou la migració de cèl·lules inflamatòries ja que millora la proteòlisi extracel·lular.Com que uPAR no té dominis transmembrana i intracel·lulars, la proteïna requereix co-receptors com integrines i vitreïnes per regular la migració cel·lular.A més, la unió uPA-uPAR va donar lloc a una major afinitat d'uPAR per les connexines i integrines vítries, promovent l'adhesió cel·lular.L'inhibidor de l'activador del plasminogen-1 (PAI-1) al seu torn desenganxa les cèl·lules, destruint l'upar-vitreïna i la integrina- quan s'uneix a uPA del complex uPA-upar-integrina a la superfície cel·lular Interacció de voxels de vidre.
En el context de la medicina regenerativa, les cèl·lules mare mesenquimals es mobilitzen de la medul·la òssia en el context d'un dany orgànic greu i, per tant, es poden trobar en la circulació de pacients amb fractures múltiples.Tanmateix, en determinades circumstàncies, com ara insuficiència renal final, insuficiència hepàtica terminal o durant l'inici del rebuig després del trasplantament cardíac, aquestes cèl·lules poden no ser detectables a la sang [66].Curiosament, aquestes cèl·lules progenitores mesenquimals (estromal) derivades de la medul·la òssia humana no es poden detectar a la sang d'individus sans [67].També s'ha proposat prèviament un paper de l'uPAR en la mobilització de cèl·lules mare mesenquimals de la medul·la òssia, similar al que passa en la mobilització de cèl·lules mare hematopoètiques (HSC).Varabaneni et al.Els resultats van mostrar que l'ús del factor estimulant de colònies de granulòcits en ratolins amb deficiència d'uPAR va provocar el fracàs dels MSC, reforçant de nou el paper de suport del sistema fibrinolític en la migració cel·lular.Altres estudis també han demostrat que els receptors uPA ancorats al glicosilfosfatidilinositol regulen l'adhesió, la migració, la proliferació i la diferenciació mitjançant l'activació de determinades vies de senyalització intracel·lular, de la següent manera: vies de senyalització de fosfatidilinositol 4,5-bisfosfat 3-quinasa/Akt i ERK1/2 per a la supervivència. , i quinasa d'adhesió (FAK).
Els MSC han demostrat més importància en el context de la cicatrització de ferides.Per exemple, els ratolins amb deficiència de plasminogen van mostrar retards greus en els esdeveniments de cicatrització de ferides, cosa que suggereix que la plasmina està implicada de manera crítica en aquest procés.En humans, la pèrdua de plasmina també pot provocar complicacions en la cicatrització de ferides.La interrupció del flux sanguini pot inhibir significativament la regeneració dels teixits, cosa que explica per què aquests processos regeneratius són més difícils en pacients diabètics.
5. Monòcits i sistemes de regeneració
Segons la literatura, hi ha molta discussió sobre el paper dels monòcits en la cicatrització de ferides.Els macròfags es deriven principalment de monòcits sanguinis i tenen un paper important en la medicina regenerativa [81].Com que els neutròfils segreguen IL-4, IL-1, IL-6 i TNF-α, aquestes cèl·lules normalment penetren al lloc de la ferida aproximadament 24-48 hores després de la lesió.Les plaquetes alliberen trombina i factor plaquetari 4 (PF4), dues quimiocines que promouen el reclutament de monòcits i la seva diferenciació en macròfags i cèl·lules dendrítiques.Una característica sorprenent dels macròfags és la seva plasticitat, és a dir, la seva capacitat per canviar fenotips i transdiferençar-se a altres tipus de cèl·lules com les cèl·lules endotelials, que posteriorment mostren diferents funcions en resposta a diferents estímuls bioquímics en el microambient de la ferida.Les cèl·lules inflamatòries expressen dos fenotips principals, M1 o M2, depenent del senyal molecular local que és la font de l'estímul.Els macròfags M1 són induïts per agents microbians i, per tant, tenen més efectes proinflamatoris.En canvi, els macròfags M2 es generen normalment per una resposta de tipus 2 i tenen propietats antiinflamatòries, que normalment es caracteritzen per augments de IL-4, IL-5, IL-9 i IL-13.També participa en la reparació dels teixits mitjançant la producció de factors de creixement.La transició de les isoformes M1 a M2 està impulsada en gran mesura per les etapes posteriors de la cicatrització de ferides, on els macròfags M1 desencadenen l'apoptosi dels neutròfils i inicien l'eliminació d'aquestes cèl·lules).La fagocitosi per neutròfils activa una cadena d'esdeveniments en què la producció de citocines s'apaga, polaritzant els macròfags i alliberant TGF-β1.Aquest factor de creixement és un regulador clau de la diferenciació de miofibroblasts i la contracció de la ferida, permetent la resolució de la inflamació i l'inici de la fase proliferativa en la cascada de curació [57].Una altra proteïna molt relacionada implicada en els processos cel·lulars és la serina (SG).S'ha trobat que aquest granulà secretat per cèl·lules hematopoètiques és necessari per a l'emmagatzematge de proteïnes secretades en cèl·lules immunitàries específiques, com els mastòcits, els neutròfils i els limfòcits T citotòxics.Tot i que moltes cèl·lules no hematopoètiques també sintetitzen serotonina, totes les cèl·lules inflamatòries produeixen grans quantitats d'aquesta proteïna i l'emmagatzemen en grànuls per a una major interacció amb altres mediadors inflamatoris, incloses proteases, citocines, quimiocines i factor de creixement.Les cadenes de glicosaminoglicans carregats negativament (GAG) a la SG semblen ser crítiques per a l'homeòstasi dels grànuls secretors, ja que es poden unir i facilitar l'emmagatzematge de components de grànuls substancialment carregats d'una manera específica per a la cèl·lula, la proteïna i la cadena GAG.Pel que fa a la seva implicació en el PRP, Woulfe i els seus col·legues han demostrat anteriorment que la deficiència de SG està fortament associada amb la morfologia plaquetària alterada;defectes en el factor plaquetari 4, beta-tromglobulina i emmagatzematge de PDGF a les plaquetes;la mala agregació i secreció plaquetària in vitro i la trombosi in vivo formen defectes.Per tant, els investigadors van concloure que aquest proteoglicà sembla ser un regulador mestre de la trombosi.
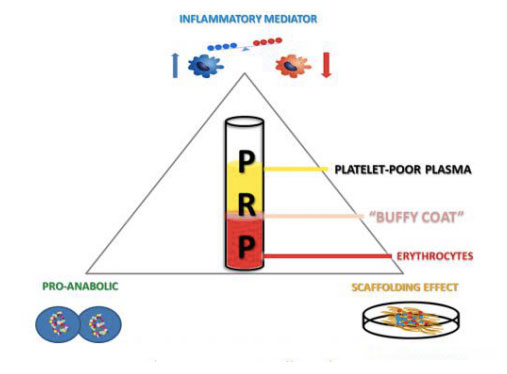
Els productes rics en plaquetes es poden obtenir recollint i centrifugant la sang sencera d'un individu, separant la barreja en diferents capes que contenen plasma, plaquetes, leucòcits i leucòcits.Quan les concentracions de plaquetes són superiors als valors basals, el creixement dels ossos i dels teixits tous es pot accelerar amb efectes secundaris mínims.L'aplicació de productes PRP autòlegs és una biotecnologia relativament nova que continua mostrant resultats prometedors en l'estimulació i la curació millorada de diverses lesions tissulars.L'eficàcia d'aquest enfocament terapèutic alternatiu es pot atribuir al lliurament tòpic d'una àmplia gamma de factors de creixement i proteïnes, imitant i donant suport als processos de curació fisiològic de ferides i reparació de teixits.A més, el sistema fibrinolític té clarament un impacte important en la reparació global del teixit.A més de la seva capacitat d'alterar el reclutament cel·lular de cèl·lules inflamatòries i cèl·lules mare mesenquimals, modula l'activitat proteolítica a les zones de cicatrització de ferides i durant la regeneració de teixits mesodèrmics, inclosos l'os, el cartílag i el múscul, i per tant és clau en el component de la medicina musculoesquelètica.
Accelerar la curació és un objectiu molt buscat per molts professionals de l'àmbit mèdic, i el PRP representa una eina biològica positiva que continua oferint desenvolupaments prometedors en l'estimulació i el tàndem ben coordinat d'esdeveniments regeneratius.Tanmateix, com que aquesta eina terapèutica continua sent complexa, sobretot perquè allibera una infinitat de factors bioactius i els seus diferents mecanismes d'interacció i efectes de senyalització, calen estudis posteriors.
(Els continguts d'aquest article es reimprimeixen i no oferim cap garantia expressa o implícita sobre l'exactitud, fiabilitat o exhaustivitat dels continguts d'aquest article, i no som responsables de les opinions d'aquest article, si us plau, entengueu-ho.)
Hora de publicació: 19-jul-2022